Η στεφανιαία νόσος αποτελεί πλέον την πρωταρχική αιτία θανάτου στις σύγχρονες Δυτικές κοινωνίες. Υπεύθυνη τις περισσότερες φορές για την εμφάνιση της νόσου είναι μια κατάσταση γνωστή με το όνομα αθηρωσκλήρωση, η οποία οφείλεται στην δημιουργία αθηρωματικών πλακών που επικάθονται στο εσωτερικό των στεφανιαίων αρτηριών (των αρτηριών που παρέχουν αίμα στην καρδιά) προκαλώντας έτσι την στένωση του αυλού τους και τη μείωση του παρεχόμενου αίματος.
Η αθηρωματική πλάκα αποτελείται κυρίως από χοληστερόλη, λιπώδη στοιχεία, ινώδη ιστό και ενίοτε από κατά τόπους εναποθέσεις ασβεστίου.
Αίτια
Κατά καιρούς πολλοί παράγοντες κινδύνου έχουν ενοχοποιηθεί για την εμφάνιση της στεφανιαίας νόσου. Αυτοί είναι δυνατό να χωριστούν σε δύο μεγάλες κατηγορίες :
Τροποποιήσιμοι παράγοντες κινδύνου
1.Χοληστερόλη: Η χοληστερόλη είναι μια ουσία απαραίτητη για τη λειτουργία του οργανισμού. Ωστόσο όταν οι τιμές της στο αίμα υπερβούν τα ανώτερα επιτρεπτά όρια τότε αυξάνεται και ο κίνδυνος εμφάνισης της στεφανιαίας νόσου.
Οι τιμές αναφοράς κυρίως για την LDL χοληστερόλη που λαμβάνονται υπ’όψιν από τον εκάστοτε θεράποντα ιατρό εξαρτώνται από το προφίλ του κάθε ασθενούς, ενώ οι τιμές της ολικής χοληστερόλης και της HDL είναι ίδιες για όλα τα άτομα.
Έτσι πρέπει να είναι :
Ολική χοληστερόλη < 200 mg/dl
HDL > 40 mg/dl
Για την LDL τώρα ισχύουν τα εξής :
Αν ένα άτομο έχει από 0 έως 1 παράγοντα κινδύνου για την εμφάνιση της στεφανιαίας νόσου όπως αρτηριακή υπέρταση, παχυσαρκία κλπ τότε πρέπει : LDL < 160 mg/dl
Αν ένα άτομο έχει > 2 παράγοντες κινδύνου τότε : LDL < 130 mg/dl
Αν ένα άτομο έχει στεφανιαία νόσο ή ισοδύναμο στεφανιαίας νόσου όπως σακχαρώδη διαβήτη τότε : LDL < 100 mg/dl ή και πλέον προτείνεται και LDL < 70 mg/dl
2.Αρτηριακή υπέρταση:Ένας στους τρεις ενήλικες έχουν οριακή αρτηριακή πίεση ή εγκαθιδρυμένη αρτηριακή υπέρταση. Τιμές αρτηριακής πίεσης > 139/89 mmHg θεωρούνται παθολογικές και συνοδεύονται από αύξηση της επίπτωσης της στεφανιαίας νόσου. Όταν, τώρα, ένα άτομο έχει εγκατεστημένο σακχαρώδη διαβήτη η αρτηριακή του πίεση πρέπει να μην υπερβαίνει τις τιμές 130/80 mmHg.
3.Σακχαρώδης διαβήτης : O σακχαρώδης διαβήτης είναι μια νόσος η οποία προσβάλει τόσο τα μικρού όσο και τα μεσαίου και μεγάλου μεγέθους αγγεία του σώματος. Μπορεί να προσβάλει τα αγγεία του οφθαλμού και του εγκεφάλου, τους νεφρούς και τα νεύρα. Μια εκδήλωση της μακροαγγειοπάθειας που οφείλεται στο διαβήτη είναι και η στεφανιαία νόσος. Ιδιαίτερη λοιπόν σημασία έχει ο έλεγχος και η σωστή ρύθμιση του διαβήτη.
4.Κάπνισμα: Οι καπνιστές έχουν διπλάσια πιθανότητα εμφάνισης καρδιακού επεισοδίου και ο κίνδυνος θανατηφόρου καρδιαγγειακού συμβάματος αυξάνεται 5,5 φορές στους βαρείς καπνιστές σε σχέση με τους μη καπνιστές. Ακόμη και η έκθεση στον καπνό του τσιγάρου, δηλαδή το παθητικό κάπνισμα, αυξάνει την πιθανότητα εμφάνισης της νόσου.
Έρευνες έχουν δείξει ότι ασθενείς με τεκμηριωμένη μετά από στεφανιογραφικό έλεγχο στεφανιαία νόσο που έχουν σταματήσει το κάπνισμα έχουν μικρότερη πιθανότητα να υποστούν έμφραγμα σε σχέση με τους καπνιστές ασθενείς που δεν διέκοψαν το κάπνισμα. Έτσι λοιπόν ποτέ δεν είναι αργά για την διακοπή του καπνίσματος αφού έχει υπολογιστεί ότι μετά από 10 έτη από τη διακοπή του η συνολική καρδιαγγειακή θνησιμότητα προσεγγίζει εκείνη των μη καπνιστών.
5.Παχυσαρκία: Η υπέρμετρη εναπόθεση λιπώδους ιστού στο σώμα και κυρίως στην περιοχή της κοιλιάς αποτελεί έναν ανεξάρτητο παράγοντα κινδύνου για την εμφάνιση της στεφανιαίας νόσου. Αυτό συμβαίνει γιατί ο λιπώδης ιστός παίρνει μέρος στη διαδικασία του μεταβολισμού του οργανισμού αλλά και στην οξειδωτική διαδικασία η οποία ευθύνεται επίσης για την εμφάνιση των αθηρωματικών πλακών.
Τον τελευταίο καιρό γίνεται αρκετός λόγος για το ‘ μεταβολικό σύνδρομο’, το οποίο αποδίδεται σε άτομα με κοιλιακού τύπου παχυσαρκία η οποία συχνά οδηγεί σε αντοχή στην ινσουλίνη, αύξηση της αρτηριακής πίεσης και δυσλιπιδαιμία. Για τη διάγνωση του μεταβολικού συνδρόμου απαιτούνται τουλάχιστον 3 από τα παρακάτω χαρακτηριστικά:
1. κοιλιακού τύπου παχυσαρκία (περίμετρος μέσης > 102cm για τους άντρες και > 88 cm για τις γυναίκες )
2.τριγκυκερίδια >150 mg/dl
3.HDL < 40 mg/dl σε άντρες και < 50 mg/dl για τις γυναίκες
4.αρτηριακή πίεση > 130/85 mmHg
5.σάκχαρο νηστείας >100 mg/dl
6.Περιορισμένη φυσική δραστηριότητα: Ο περιορισμός της φυσικής δραστηριότητας σε συνδυασμό με την πλούσια σε λιπαρά διατροφή είναι παράγοντες που μπορούν και πρέπει να τροποποιηθούν και μάλιστα εύκολα. Έτσι έχει αποδειχθεί ότι η φυσική δραστηριότητα βοηθά στη σωστή ρύθμιση του λιπιδαιμικού προφίλ του οργανισμού αφού παρατηρείται ότι αυξάνεται η HDL χοληστερόλη μετά από καθημερινή άσκηση.
7. Προσωπικότητα : Για την εμφάνιση της στεφανιαίας νόσου έχει επίσης ενοχοποιηθεί η κατάθλιψη, η επιθετική συμπεριφορά αλλά και η τύπου Α προσωπικότητα, της οποίας τα χαρακτηριστικά είναι το καθημερινό άγχος, η ψυχική ένταση και η τελειοθηρική συμπεριφορά.
Μη τροποποιήσιμοι κίνδυνοι:
- Φύλο. Ο ανδρικός πληθυσμός έχει αυξημένο κίνδυνο εμφάνισης στεφανιαίας νόσου σε σχέση με τον γυναικείο. Πιστεύεται ότι ορμονολογικοί παράγοντες συντελούν στην εμφάνιση της νόσου.
- Οικογενειακό ιστορικό πρώιμης στεφανιαίας νόσου :
Παιδιά των οποίων οι γονείς πάσχουν από στεφανιαία νόσο και ειδικά όταν αυτή έχει εμφανιστεί πριν την ηλικία των 50 έχουν αυξημένο κίνδυνο εμφάνισης της νόσου. - Ηλικία
Με την αύξηση της ηλικίας αυξάνεται και ο κίνδυνος εμφάνισης της νόσου. Έτσι για τους άνδρες ο κίνδυνος αυξάνεται μετά την ηλικία των 45, ενώ για τις γυναίκες μετά την ηλικία των 55 ή νωρίτερα αν εμφανίσουν πρώιμη εμμηνόπαυση χωρίς να υποβληθούν σε θεραπεία υποκατάστασης με οιστρογόνα.
Κλινικές εκδηλώσεις:
Οι κλινικές εκδηλώσεις της στεφανιαίας νόσου ποικίλουν. Έτσι λοιπόν υπάρχουν τα εξής κλινικά σύνδρομα:
Α.Χρόνια Στεφανιαία Νόσος
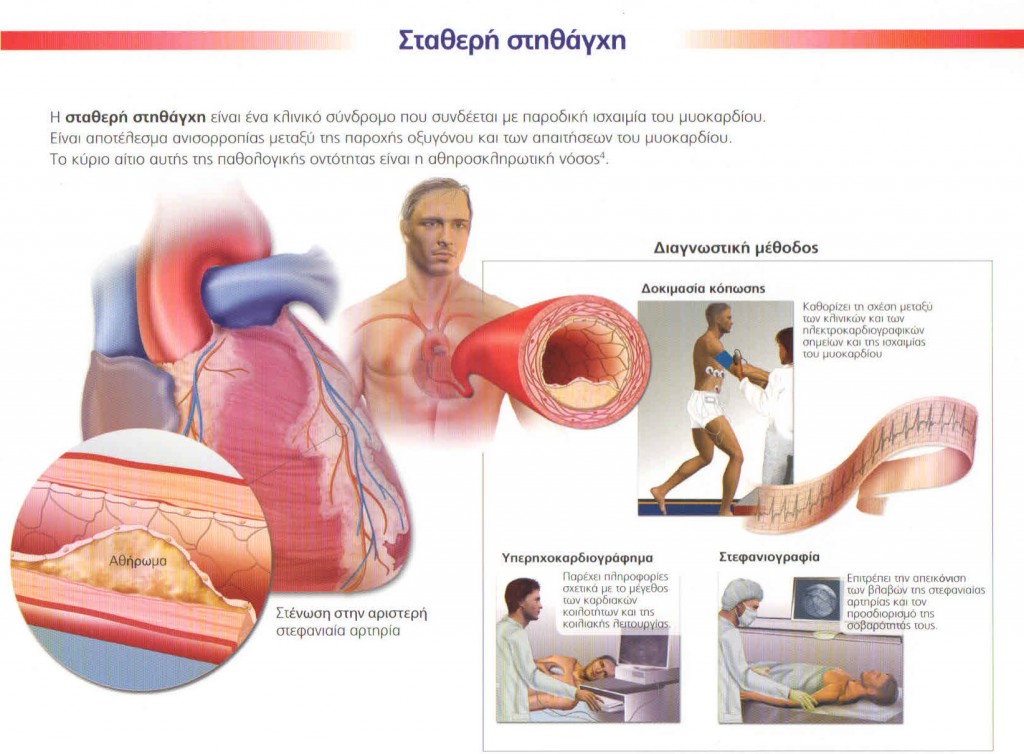
1.Σταθερή στηθάγχη : Αλλιώς ονομάζεται και στηθάγχη προσπάθειας. Εμφανίζεται σε καταστάσεις αυξημένων αναγκών σε οξυγόνο του μυοκαρδίου όταν δεν επαρκεί η προσφορά αίματος. Χαρακτηρίζεται από το αίσθημα δυσφορίας ή συμπίεσης ή σφιξίματος στο στήθος. Συχνά η στηθάγχη αντανακλά σε άλλα σημεία του σώματος όπως τους ώμους, τους βραχίονες (κυρίως αριστερά), τον τράχηλο και την κάτω γνάθο. Συχνά επίσης συνυπάρχει με δύσπνοια, ναυτία, δυσπεπτικά ενοχλήματα, εφίδρωση, κόπωση και κακουχία. Εκλύεται συνήθως κατά την εκτέλεση διαφόρων δραστηριοτήτων όπως η άσκηση, η συναισθηματική φόρτιση, η σεξουαλική επαφή ή η λήψη τροφής και διαρκεί για λίγα λεπτά. Υφίεται ή με τη διακοπή του εκλυτικού παράγοντα ή με τη λήψη υπογλωσσίου φαρμάκου ( σκεύασμα νιτρώδους ).
Β.Οξέα στεφανιαία σύνδρομα
Προκαλούνται από τη ρήξη αθηρωματικών πλακών, τις λεγόμενες ευάλωτες πλάκες που, στηn πλειονότητα, δεν προκαλούν σημαντικές στενώσεις τουλάχιστον αγγειογραφικά..
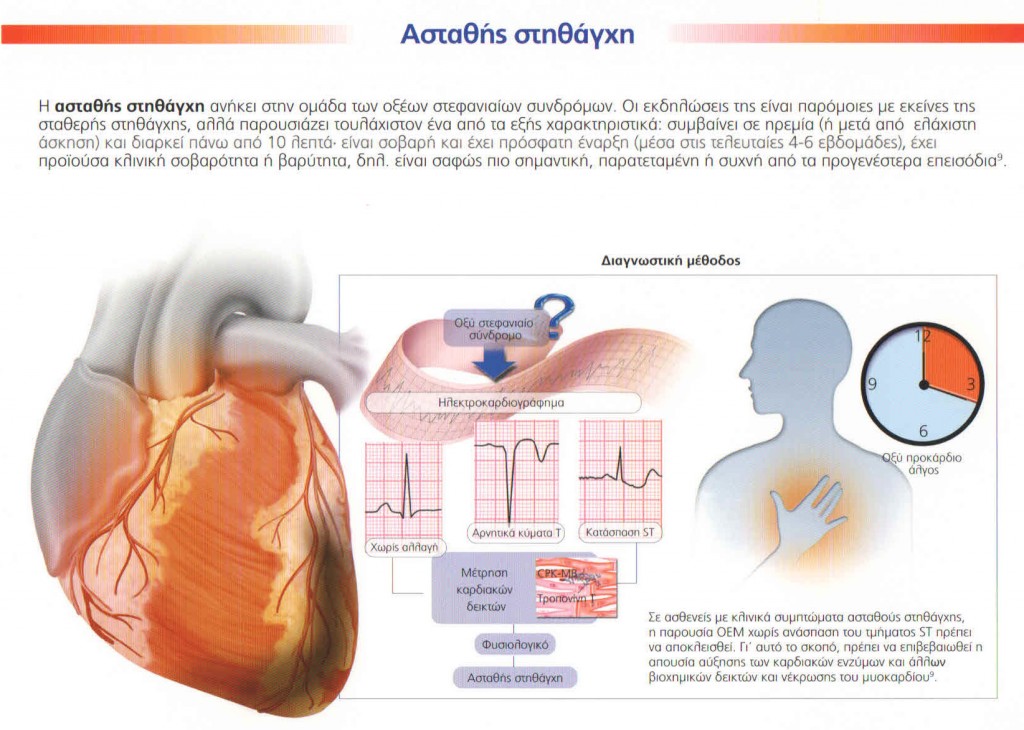
1. Ασταθής στηθάγχη : Η ασταθής στηθάγχη είναι ένα σύνδρομο που μερικές φορές δεν μπορεί να διακριθεί εύκολα από το έμφραγμα του μυοκαρδίου. Αυτό που μπορούμε να πούμε είναι ότι χαρακτηρίζεται από αυξανόμενης έντασης πόνο στο στήθος, ο οποίος είναι πιο έντονος και χρονικά διαρκεί περισσότερο από αυτόν της σταθερής στηθάγχης, έχει κάνει την εμφάνισή του τις τελευταίες εβδομάδες πριν από την προσέλευση του ασθενούς στον γιατρό ή σε άτομα με προυπάρχουσα στηθάγχη εκλύεται μετά από λιγότερη άσκηση ή και κατά την ηρεμία και έχει μειωμένη απάντηση στη λήψη φαρμάκων. Η μορφή αυτή της στηθάγχης είναι χαρακτηριστικό ότι εκλύεται ως αποτέλεσμα πλημμελούς αιμάτωσης του μυοκαρδίου και όχι λόγω αυξημένων αναγκών όπως συμβαίνει στη σταθερή στηθάγχη. Είναι σημαντικό να τονιστεί ότι όταν ένα άτομο εμφανίσει τα συμπτώματα αυτά πρέπει να απευθυνθεί αμέσως στο γιατρό του.
2.Έμφραγμα του μυοκαρδίου χωρίς ανάσπαση του ST διαστήματος (non STEMI):
Το έμφραγμα του μυοκαρδίου που δεν εμφανίζει ανάσπαση του ST διαστήματος στο ηλεκτροκαρδιογράφημα ούτε κύματα Q αντιπροσωπεύει νέκρωση του μυοκαρδίου η οποία όμως δεν αφορά σε όλο το πάχος του τοιχώματος του μυοκαρδίου. Έχει τα ίδια συμπτώματα με το έμφραγμα του μυοκαρδίου με ανάσπαση του ST διαστήματος και ανιχνεύεται από την ύπαρξη δεικτών μυοκαρδιακής νέκρωσης (τροπονίνης, CK-MB ) στο αίμα.
3.Έμφραγμα του μυοκαρδίου με ανάσπαση του ST διαστήματος στο ηλεκτροκαρδιογράφημα:
Ο πόνος του εμφράγματος είναι πιο έντονος από αυτόν της στηθάγχης. Περιγράφεται σαν σφίξιμο, κάψιμο ή πίεση στο θώρακα κυρίως εντοπιζόμενη πίσω από το στέρνο που συνοδεύεται από αίσθημα επικείμενου θανάτου. Διαρκεί περισσότερο από 30 λεπτά και δεν υφίεται με την λήψη δισκίων νιτρογλυκερίνης. Μπορεί να αντανακλά και στα δύο άνω άκρα αλλά κυρίως στο αριστερό, στηn πλάτη ή στην κάτω γνάθο.
Σε μερικές περιπτώσεις ο πόνος εντοπίζεται στο επιγάστριο και συνοδεύεται από ναυτία και τάση προς έμετο, γεγονός το οποίο μπορεί να οδηγήσει τους ασθενείς να τον αποδώσουν σε έλκος στομάχου. Ακόμη κυρίως στους διαβητικούς ασθενείς το έμφραγμα μπορεί να επέλθει χωρίς να αισθανθούν κανένα πόνο λόγω της συνυπάρχουσας νευροπάθειας και αυτό είναι γνωστό σαν σιωπηρό έμφραγμα. Για να τεθεί η διάγνωση του εμφράγματος θα πρέπει να ισχύουν 2 από τα παρακάτω:
- Tυπικά συμπτώματα μυοκαρδιακής ισχαιμίας
- Ηλεκτροκαρδιογραφικά ευρήματα εμφράγματος
- Αυξημένοι βιοχημικοί δείκτες ισχαιμίας, ο κυριότερος από τους οποίους είναι η τροπονίνη.
4. Αιφνίδιος θάνατος: Είναι αποτέλεσμα αρρυθμίας (κοιλιακής μαρμαρυγής ή κοιλιακής ταχυκαρδίας ) που οφείλεται στην ύπαρξη οξέος εμφράγματος του μυοκαρδίου ή μυοκαρδιακής ουλής σαν αποτέλεσμα του εμφράγματος.
Παθοφυσιολογία :
Υπάρχουν δύο μορφές αθηρωματικών πλακών οι οποίες μπορούν να προκαλέσουν κλινικές εκδηλώσεις προκαλώντας στένωση στις στεφανιαίες αρτηρίες.
Η μια μορφή πλάκας είναι η σταθερή η οποία αποτελείται κυρίως από συνδετικό ιστό και μικρό πυρήνα στο κέντρο της. Η πλάκα αυτή η οποία αναπτύσσεται συνήθως με αργό ρυθμό είναι υπεύθυνη για την εμφάνιση της σταθερής στηθάγχης. Η δεύτερη μορφή είναι η ασταθής ή ευάλωτη πλάκα η οποία αποτελείται από λεπτή ινώδη κάψα, μεγάλο λιπώδη πυρήνα, αυξημένη συγκέντρωση κυττάρων φλεγμονής και νοεαγγείωση.
Η πλάκα αυτή είναι υπεύθυνη για την εκδήλωση των οξέων καρδιακών συμβαμάτων καθώς μετά από τη ρήξη της λεπτής κάψας επάνω στο σημείο της ρήξης επέρχεται συγκέντρωση αιμοπεταλίων αρχικώς και ακολουθούν η απόφραξη του αγγείου με το σχηματισμό ερυθρού θρόμβου και η μείωση της αιματικής παροχής. Στην ασταθή στηθάγχη το αγγείο δεν αποφράσσεται πλήρως, ενώ στο έμφραγμα του μυοκαρδίου με ανάσπαση του ST διαστήματος έχουμε πλήρη απόφραξη του αγγείου.
Διαγνωστικές εξετάσεις:
1. Ηλεκτροκαρδιογράφημα: Με το ΗΚΓ ελέγχεται αν ο ασθενής έχει υποστεί έμφραγμα στο παρελθόν ή αν τη στιγμή εκείνη το μυοκάρδιο ισχαιμεί. Επίσης με το καρδιογράφημα γίνεται έλεγχος για αρρυθμίες ή μεταβολές του δυναμικού των κόλπων και των κοιλιών της καρδιάς.
2. Υπερηχοκαρδιογράφημα: Αξιολογείται η λειτουργία των καρδιακών βαλβίδων καθώς και η λειτουργικότητα της καρδιάς ως αντλία. Επίσης ελέγχεται και η κινητικότητα των τοιχωμάτων της καρδιάς στους ασθενείς εκείνους που έχουν υποστεί έμφραγμα.
3. Δοκιμασία κόπωσης: Κατά τη δοκιμασία αυτή ελέγχεται η λειτουργικότητα του μυοκαρδίου κατά την άσκηση. Με τη μέθοδο αυτή ελέγχεται αν ο πόνος που νιώθει ένας ασθενής στο στήθος προέρχεται από την καρδιά ή έχει άλλη αιτιολογία. Επίσης χρησιμοποιείται και σαν screening test σε άτομα που δεν έχουν συμπτώματα αλλά παρουσιάζουν αυξημένους παράγοντες κινδύνου για την εμφάνιση της στεφανιαίας νόσου.
4. Βιοχημικοί δείκτες: Είναι σημαντικοί τόσο για την διάγνωση της μυοκαρδιακής νέκρωσης όσο και για την πρόγνωση. Η τροπονίνη είναι ο πιο ειδικός δείκτης που αυξάνεται 6 ώρες μετά το οξύ επεισόδιο, εφόσον υπάρχει μυοκαρδιακή νέκρωση. Άλλοι δείκτες είναι η CPK και ιδιαίτερα το κλάσμα της (CK-M ), η SGOT, η SGPT, η LDH και η μυοσφαιρίνη.
5. Στεφανιογραφία: Εφαρμόζεται και διαγνωστικά και θεραπευτικά εφόσον ακολουθεί αγγειοπλαστική. Στη στεφανιογραφία εισάγεται ένας καθετήρας στη μηριαία αρτηρία και μέσω ενός οδηγού σύρματος φτάνει ως τις στεφανιαίες αρτηρίες. Εκεί με έγχυση σκιαγραφικού διαγράφεται ο αυλός των στεφανιαίων αρτηριών ο οποίος ελέγχεται για τυχόν στενώματα ή αποφράξεις.
6. Αξονική τομογραφία : Είναι μια καινούργια μέθοδος που βοηθάει στην αναίμακτη διάγνωση της στεφανιαίας νόσου. Σήμερα εφαρμόζεται η τεχνική των 64 τομών που είναι αρκετά αξιόπιστη για τον αποκλεισμό της στεφανιαίας νόσου αλλά δεν έχει ακόμα την ικανότητα να καθορίζει επακριβώς το βαθμό στένωσης των στεφανιαίων αρτηριών γι ’αυτό και συνίσταται σε ασθενείς χαμηλού κινδύνου για τον αποκλεισμό της στεφανιαίας νόσου παρά για την παρακολούθηση ασθενών αυξημένου κινδύνου για την εμφάνιση της νόσου ή ασθενείς που έχουν ήδη διαγνωσμένη στεφανιαία νόσο.
Θεραπεία: Εξαρτάται από τη σοβαρότητα της νόσου και τα συμπτώματα που προκαλεί.
Συντηρητική
1. Νιτρώδη: Για την αντιμετώπιση του πόνου και για την βελτίωση της παροχής αίματος στη καρδιά.
2. β αδρενεργικοί ανταγωνιστές: Για τη μείωση του καρδιακού ρυθμού, της αρτηριακής πίεσης και των αναγκών του μυοκαρδίου σε οξυγόνο.
3. Αναστολείς του μετατρεπτικού ενζύμου της αγγειοτενσίνης: Για τη μείωση της αρτηριακής πίεσης, τη βελτίωση της λειτουργίας του ενδοθηλίου και την αποφυγή διατάσεως της καρδιάς.
4. Στατίνες: Κυρίως για τη μείωση της χοληστερόλης αλλά και με πλειοτροπική ευεργετική δράση.
5. Αντιαιμοπεταλιακά: Για την αποφυγή δημιουργίας θρόμβων
6. Διουρητικά: Για την μείωση της αρτηριακής πίεσης και της συμφόρησης των πνευμόνων.
7. Αναστολείς των διαύλων ασβεστίου: Ως αγγειοδιασταλτικά για την ελάττωση της αρτηριακής πίεσης.
Επεμβατική
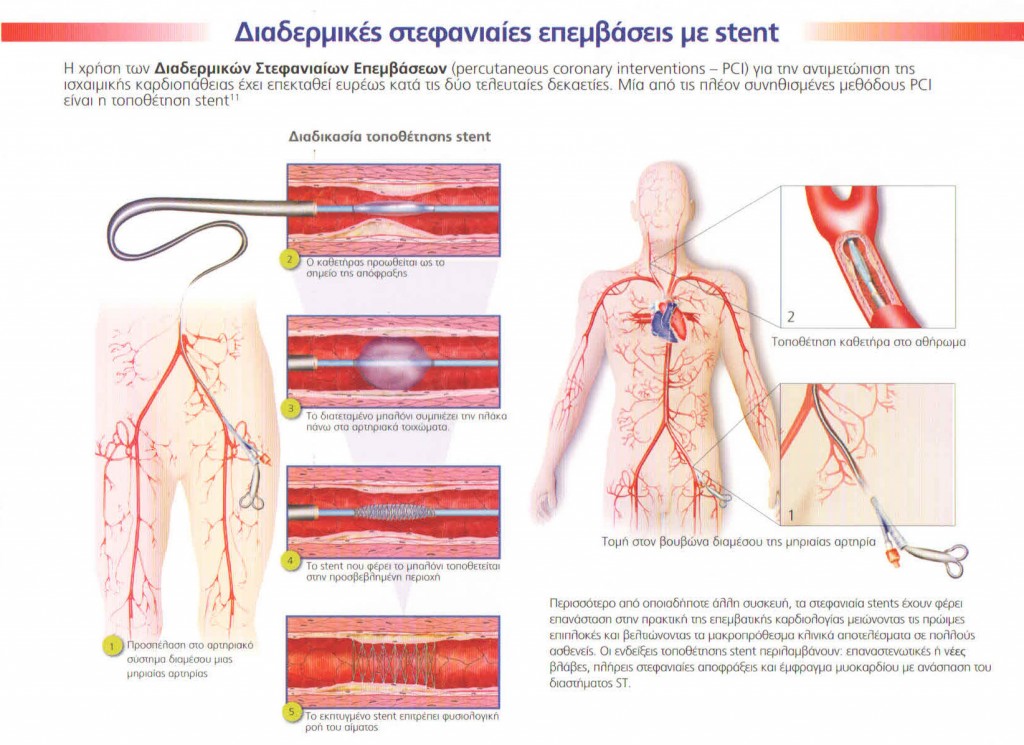
Α)Αγγειοπλαστική με:
- Μπαλονάκι
- Προσθήκη ενδοαυλικού νάρθηκα : Μετά από μερικό άνοιγμα με μπαλονάκι τοποθετείται στο 90 % των περιπτώσεων stent για καλύτερα μακρόχρονα αποτελέσματα. Το stent μπορεί να είναι απλό ή να φέρει φάρμακο που εμποδίζει την επαναστένωση. Για την αποφυγή της επαναστένωσης, τουλάχιστον, χρειάζεται διπλή αντιαιμοπεταλιακή αγωγή.
Β)Χειρουργική αντιμετώπιση (by pass)